
06.20 Uhr
Sturz über Stiege, bewusstlose Person
Keine genauere Patienteninformation
06.35 Uhr: Eintreffen am Einsatzort, die Rettung ist bereits vor Ort.
Es findet sich eine 65-jährige, weibliche, mäßig adipöse Patientin am Fuße einer schmalen und engen Stiege kauernd. Die Treppe führt über circa drei Höhenmeter aus dem Oberschoss ins Parterre. Der Gatte – welcher die Rettung alarmierte und Auskunft über das Alter seiner Gattin gab, sowie Vorerkrankungen oder laufende Medikation negierte – habe einen lauten "Plumps" gehört und die Gattin sodann hier liegend vorgefunden. Dem sich bietenden Bild und der Außenanamnese nach ist hier ein Stolpern mit folgendem Sturz über weite Teile der Treppe als sehr wahrscheinlich anzunehmen.
Es bietet sich das Bild einer am Fuße der Treppe/Stiege liegenden Patientin. Diese ist in Halbseitenlage und nicht ansprechbar. Der Kopf liegt in einer Blutlache. Die Patientin ist deutlich Vigilanz reduziert. Gemäß GCS findet sich kein Augenöffnen, keine verbale Reaktion, aber eine noch ungezielte Abwehrhaltung aller vier Extremitäten, entsprechend einem GCS-Gesamtscore von sechs.
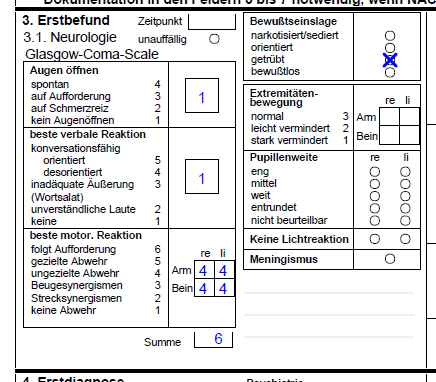
Auffallend ist auch eine deutliche Pupillendifferenz.
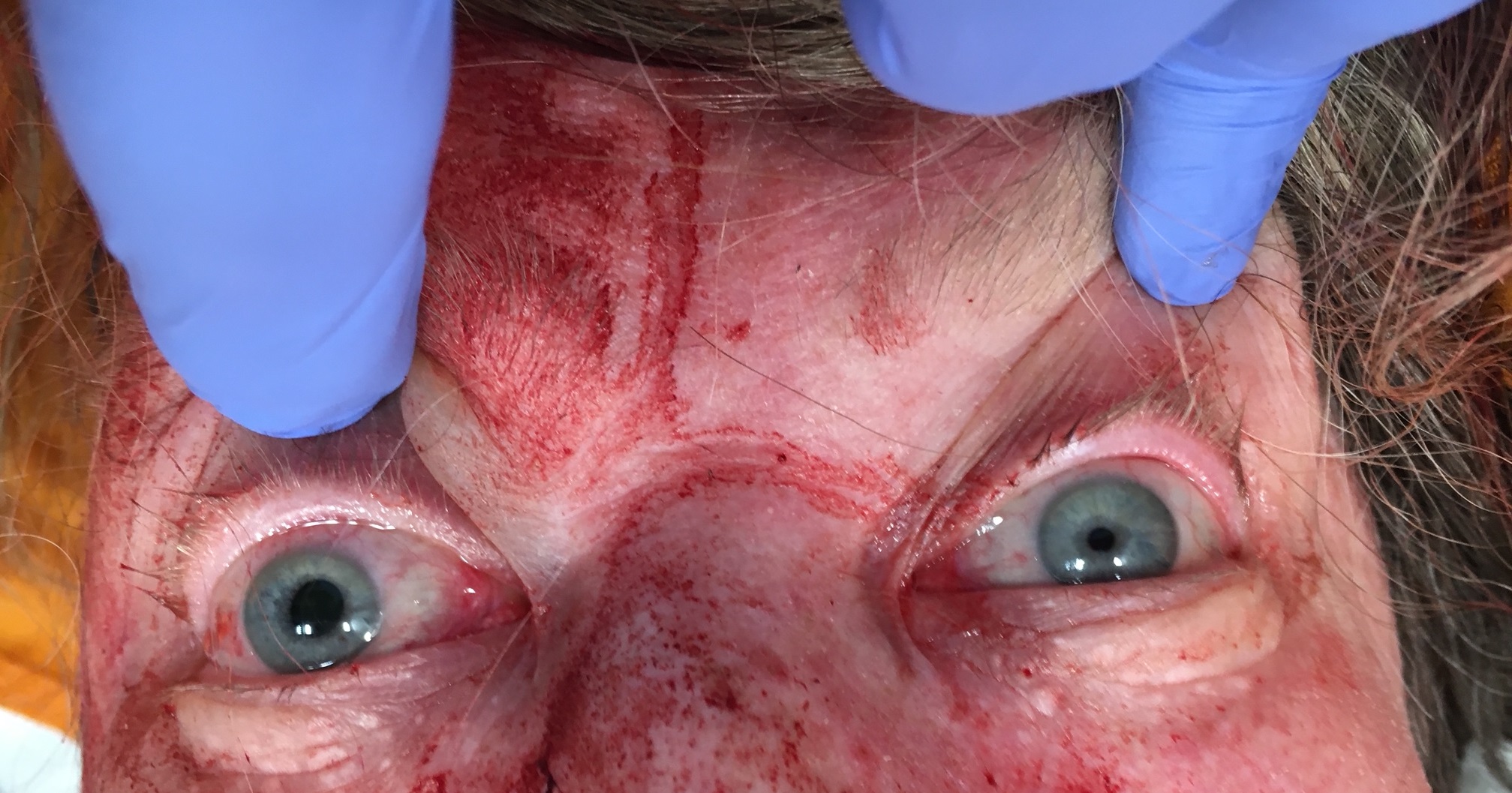
Der Mund ist etwas blutverschmiert, das Atemmuster der Patientin wirkt unregelmäßig und röchelnd. Die pulsoximetrisch gemessene Sättigung zeigt 92%. Auf eine RR-Messung wird in dieser verwinkelt kauernden Körperlage (vorerst) verzichtet.
In der Zusammenschau kann hier sehr schnell die (hochgradige) Verdachtsdiagnose auf eine traumatische intrazerebrale Blutung mit (beginnend) erhöhtem Hirndruck (Pupillendifferenz) gestellt werden.
Nach rascher Bergung mithilfe eines Tragetuches und Lagerung auf der Trage erfolgt der nochmalige rasche Traumacheck. Hierbei imponieren Becken wie Thorax stabil, wonach von einer isolierten (schweren) Schädelverletzung ausgegangen werden darf.
Info: sehr häufig findet man bei Hirnblutungen beziehungsweise Hirndrucksteigerungen die typische "Cushing Trias": also einen durch den erhöhten Hirndruck verursachten erhöhten RR, eine verlangsamte Herzfrequenz und eine unregelmäßige Atmung.
Aufgrund der massiv kompromittierten Vigilanz, des gefährdeten Atemwegs (Aspiration) und der bereits unrhythmischen Atmung erfolgt der Entscheid zur ...
Aufgrund der massiv kompromittierten Vigilanz, des gefährdeten Atemwegs (Aspiration) und der bereits unrhythmischen Atmung erfolgt der Entscheid zur Einleitung einer Notfallnarkose mit Sicherung des Atemwegs vor Ort.
Nach medikamentöser Einleitung mit Propofol, Fentanyl und Esmeron erfolgt die problemlose endotracheale Intubation. Sodann wird die Patientin auf einer Vakuummatraze möglichst immobilisiert, um den Transport möglichst schonend zu gewährleisten. Ergänzend wird Cyklokapron (Tranexamsäure) verabreicht, um etwaige Blutungen zu minimieren.

Die Abfahrt vom Einsatzort erfolgt um 07.00 Uhr. Der Transport selbst gestaltet sich problemlos. Die Werte der nun vollends monitierten Patientin sin...
Die Abfahrt vom Einsatzort erfolgt um 07.00 Uhr. Der Transport selbst gestaltet sich problemlos. Die Werte der nun vollends monitierten Patientin sind (fast lehrbuchmäßig) RR 130/80mmHg, paO2 99%, HF 80bpm, etCO2 33mmHg (das endtidale CO2 wird hier bewusst niedrig gehalten, um die Hirngefäße etwas enger zu stellen und eine weitere Ein- und Nachblutung zu minimieren).
Unser Einsatz endet um 07.23 Uhr. Es erfolgt – wie immer bei derart fordernden Einsätzen – ein Debriefing mit dem gesamten Team vor Ort.
Präklinisch besteht immer eine nur eingeschränkte Möglichkeit zur Diagnostik. Letztlich war hier eine augenscheinliche akute Vitalbedrohung vorliegend. Die Kombination aus A, B und D Problem ist sehr häufig bei Schädelhirntraumata. Im Gegensatz zu Polytraumata mit Schädelhirntraumata haben isolierte Schädeltraumata häufig kein C Problem. Ganz im Gegenteil liegen hier – pathophysiologisch durch beschriebene Cushing Trias bedingt – oft hochnormale RR Werte vor. Das senkt einerseits den präklinischen Bedarf an Katecholaminen (z.B. Noradrenalin) und ermöglicht andererseits das Verwenden von Propfol 1% als Hypnotikum (der in diesem Fall durchaus vorteilhafte Effekt einer Propofol-induzierten RR-Senkung wäre bei vorab bestehender Hypotonie (z.B. durch Blutverlust) nicht zielführend beziehungsweise sogar kontraindiziert).
Trotz der Notwendigkeit einer präklinischen Atemwegssicherung hat ein zeitnaher Transport in ein geeignetes Zentrum höchste Priorität, da letztlich nur dort eine definitive Versorgung der Patientin erfolgen kann (z.B. neurochirurgische Sanierung, unfallchirurgische Trepanation oder Ähnliches).
Letztlich hat die Patientin beziehungsweise der Unfallhergang hier einen klaren Behandlungsweg vorgegeben. Vor Ort behebbare beziehungsweise gefährdende Momente wurden therapiert beziehungsweise gesichert (in unserem Fall das A und B Problem), um die Patientin somit für eine rasche Einlieferung und die Definitiv-Versorgung (das D Problem) transportfähig zu machen.
Zum Nachlesen: Guideline Schädel-Hirn-Trauma
Nach einer – mehr zufälligen – Ausbildung zum Rettungssanitäter im Rahmen des Präsenzdienstes beim österreichischen Bundesheer hat Stephan Kalb die Begeisterung für das Rettungswesen gepackt. Dadurch angespornt absolvierte er das Studium der Humanmedizin in Wien mit anschließender Ausbildung zum Allgemeinmediziner am Krankenhaus der Elisabethinen Linz und die Ausbildung zum Facharzt für Anästhesie und Intensivmedizin im LKH Freistadt und dem Kepler Universitätsklinikum. Seit 2017 selbst als aktiver Notarzt tätig hat er bis heute knapp 1200 Einsätze absolviert.