Fortgeschrittene Herzschwäche, auch terminale Herzinsuffizienz genannt, zählt seit Jahren zu den häufigsten Todesursachen. Bei dieser fortschreitenden Erkrankung kann der Herzmuskel nicht mehr ausreichend Blut durch den Körper pumpen. Bereits normale Aktivitäten des täglichen Lebens können damit zu einer großen Herausforderung werden, da den Betroffenen immer mehr die „Luft ausgeht“.
Wenn das Herz nicht mehr leistungsfähig ist und konventionelle Therapien nicht mehr ausreichen, können Herzunterstützungssysteme (LVADs – left ventricular assist devices) – umgangssprachlich auch „Kunstherzen“ genannt – zum Einsatz kommen. Zahlreiche Studien zeigen, dass damit die Lebensqualität und auch Lebenserwartung deutlich verbessert werden können.
Mit optimaler medikamentöser Therapie kann zu Beginn der Herzinsuffizienz in den meisten Fällen zunächst eine deutliche Besserung erzielt werden. Wenn im Krankheitsverlauf trotz Ausschöpfung aller herkömmlichen Herztherapien (Medikamente, Herzschrittmacher, Stent-Implantationen, chirurgische Eingriffe, …) keine ausreichende Linderung der Symptome erreicht werden kann, stellen LVAD Systeme seit Jahren eine gut etablierte und lebensrettende Option dar. Aufgrund der langen Wartezeit auf ein Spenderorgan fallen Herztransplantationen als Therapieoption häufig weg. Herzunterstützungssysteme kommen damit sowohl als vorläufige Überbrückung bis zur Transplantation („bridge to transplant“), als auch dauerhafte Unterstützungstherapie („destination therapy“) zum Einsatz. Mittlerweile werden in vielen Ländern pro Jahr mehr Unterstützungssysteme implantiert als Herzen transplantiert. Durch das LVAD kommt es zu einer Wiederherstellung der Durchblutung und damit nachweislich zu einer Verbesserung der körperlichen Leistungsfähigkeit und erhöhten Lebensqualität. Typische Beschwerden wie beispielsweise Kurzatmigkeit oder Wassereinlagerungen lassen sich so reduzieren.
Aufgrund der Häufigkeit und hohen Sterblichkeit terminal herzinsuffizienter Patientinnen und Patienten steigt die Zahl implantierter LVAD Systeme weltweit.
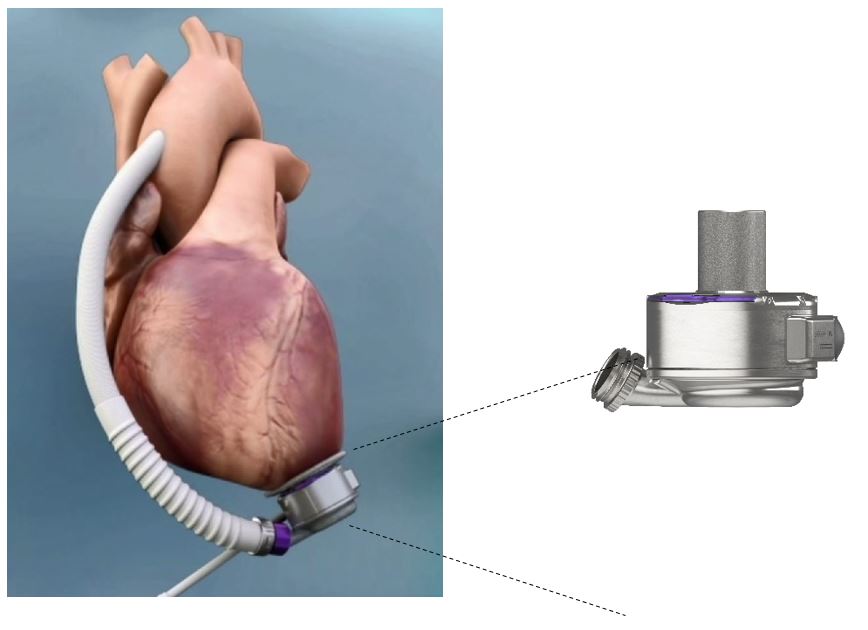
Ein linksventrikuläres Unterstützungssystem (LVAD) unterstützt die Pumpfunktion des Herzens und entlastet somit die geschwächte linke Herzkammer. Dazu wird ein Implantat chirurgisch an der Herzspitze befestigt und über ein Kabel („Driveline“), das aus der Bauchdecke führt, mit einer externen Steuereinheit („Controller“) verbunden. Das LVAD pumpt somit Blut von der linken Herzkammer durch das Implantat in die Aorta und damit in den Körper. Über den am Körper getragenen Controller wird die Herzpumpe angesteuert und bietet dem Nutzer eine Funktionsübersicht über das System. Die ununterbrochene Energieversorgung erfolgt über Netzstrom oder zwei langlebige, wiederaufladbare Batterien.
Modernste LVAD Systeme basieren auf einem vollmagnetischen Antrieb des Rotors, welcher das Blut so schonend wie möglich in den Körperkreislauf weiterbefördert. Durch dieses „freischwebende“ Motordesign der Zentrifugalpumpe sollen Reibungskräfte reduziert und klinische Ergebnisse verbessert werden.

Studien haben gezeigt, dass eine zeitnahe Überweisung der Patientinnen und Patienten für eine LVAD-Evaluierung zu besseren Ergebnissen führen kann. Je früher daher mit den Aufklärungsgesprächen und Untersuchungen begonnen wird, desto eher kann eine Entscheidung über eine mögliche Kunstherztherapie getroffen werden. Damit sind bessere Langzeitergebnisse zu erwarten, da sich die/der Betroffene noch in einem stabileren Gesundheitszustand befindet, bevor es zu einer Akutsituation kommt.
Kriterien, bei denen eine LVAD-Evaluierung in Betracht gezogen werden sollte:
Symptomatische Herzinsuffizienz (NYHA III-IV) >2 Monate trotz optimaler medikamentöser Therapie und optimaler Device-Therapie PLUS ≥2 der folgenden Faktoren:
Seit 2019 wird diese innovative, hochspezialisierte Therapieform durch die enge Zusammenarbeit der Teams der Universitätsklinik für Herz-, Gefäß- und Thoraxchirurgie (Vorstand: Univ.-Prof. Dr. Andreas Zierer), der Klinik für Anästhesiologie und Intensivmedizin (Vorstand: Prim. Univ.-Prof. Dr. Jens Meier) und der Klinik für Kardiologie und Internistische Intensivmedizin (Vorstand: Prim. Priv.-Doz. Dr. Clemens Steinwender) am Kepler Universitätsklinikum angeboten.
Das VAD-Programm wird von einem interdisziplinären Team, bestehend aus Herzchirurginnen und -chirurgen, Kardiologinnen und Kardiologen, Anästhesistinnen und Anästhesisten, Pflegefachkräften, Physiotherapeutinnen und Physiotherapeuten, Psychologinnen und Psychologen sowie VAD-Koordinatorinnen und Koordinatoren betreut. Dabei spielt die VAD-Koordination eine zentrale Rolle als erste Anlaufstelle der VAD-Patientinnen und Patienten für jegliche Fragen und Hilfestellung. Sie sind damit direkte Ansprechpartner auch für Hausärztinnen bzw. Hausärzte und Angehörige und stehen rund um die Uhr mit einer 24h-VAD-Hotline zur Verfügung. Bei den regelmäßigen Nachsorgeterminen an der Klinik kann das interdisziplinäre Team gezielt auf die individuellen Bedürfnisse der Betroffenen eingehen.
Wenn Sie sich näher über die Kunstherz-Therapie als Chance bei Herzschwäche informieren möchten, steht Ihnen das VAD-Team am Kepler Universitätsklinikum gerne zur Verfügung.
In Notfällen bitte um Kontaktaufnahme mit dem diensthabenden Herzchirurgen / der diensthabenden Herzchirurgin oder dem Kardiologen /der Kardiologin über die Vermittlung.
Ansprechpartner:
OA Dr. Bruno Schachner
Universitätsklinik für Herz-, Gefäß- und Thoraxchirurgie
T +43 (0)5 7680 83 - 73267
OA Dr. Christian Reiter, PhD
Innere Medizin 1 - Kardiologie und Internistische Intensivmedizin1
T +43 (0)5 7680 83 - 78832
Mag. Dr. Niklas Krenner, MSc
Universitätsklinik für Herz-, Gefäß- und Thoraxchirurgie, Kardiotechnik
T +43 (0)5 7680 83 - 73938